Thibaud VERNET, Jean-Marc LEVAILLANT
L’incidence des prolapsus pelvien est en augmentation du fait du vieillissement de la population. Après 70 ans, 23 % des femmes sont concernées par cette pathologie(1). Les troubles de la statique pelvienne ont un retentissement franc sur la qualité de vie avec des symptômes variables : prolapsus pelvien, troubles urinaires ou anorectaux.
Il existe de multiples alternatives thérapeutiques par voie haute, par voie basse ou encore mixte. De nombreuses techniques opératoires utilisent des matériaux prothétiques afin de reconstituer le soutient périnéal. Qu’il s’agisse de techniques de suspension comme la promontofixation ou de technique de soutènement par mise en place de matériel par voie vaginale, une prothèse peut être mise en place en antérieur dans l’espace vésico-vaginal ou en postérieur dans l’espace recto-vaginal.
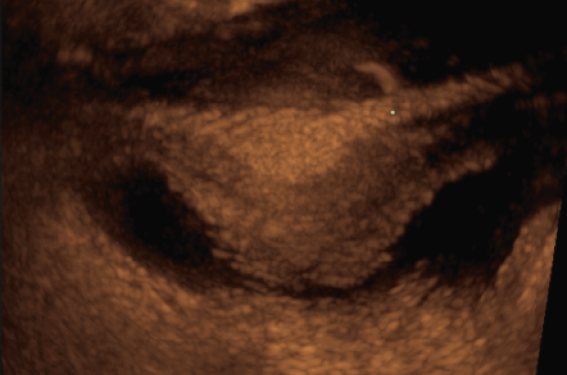
Les prothèses sont visibles sous la forme d’une image hyperéchogène grillagée d’épaisseur millimétrique et visible dans la paroi vaginale antérieure ou postérieure. Leur position peut être étudiée au repos et durant les efforts de poussée(2). Les prothèses doivent être visibles du fond vaginal jusqu’au tiers inférieur du vagin. En cas de prothèse antérieure, l’extrémité inférieure de la prothèse doit idéalement descendre en regard de la jonction vésico-urétrale. Concernant les prothèses postérieures, un emplacement satisfaisant retrouvera une prothèse descendant à 2 ou 3 centimètres du périnée. L’emplacement de la prothèse est étudié en déployant les parois vaginales à l’aide de la sonde au repos puis à l’effort. En cas de difficultés de la patiente à réaliser des efforts de poussée, l’étude de la prothèse peut se faire durant des efforts de toux, en position debout ou encore en réalisant un biofeedback ; la patiente visualise sur un écran la bascule réalisée par les structures du pelvis lors de ces efforts afin de guider ceux-ci. Un emplacement non optimal peut expliquer les récidives avec l’apparition d’une colpocèle survenant en-dessous ou au-dessus du matériel bien visible en échographie périnéale. L’échographie peut également rechercher l’existence de passage transvésical ou plus rarement transurétrale des bras latéraux ou de la prothèse.
La prothèse doit présenter une épaisseur régulière et se déployer sans ressaut au passage de la sonde le long des parois vaginales. Les repliements sont facilement visualisés sous la forme d’une prothèse non déployée dans la paroi vaginale(3). Les rétractions péri-prothétique de diagnostic plus difficile peuvent présenter un épaississement focal responsable d’une douleur élective au passage de la sonde ou encore être responsable d’un ressaut lors du déploiement des parois vaginales. Les infections sur prothèses peuvent être visualisées de la même manière sous la forme d’un épaississement focal de la prothèse et des tissus avoisinants, voire être le siège d’une collection(3). Les expositions prothétiques sont plutôt accessibles à l’examen clinique. Les bras latéraux des prothèses qui peuvent s’insérer dans le trou obturateur ou dans le ligament sacro-épineux peuvent être visualisés, mais leur interprétation et notamment la recherche de lâchage est plus complexe que dans l’exploration des bandelettes sous-urétrales. Concernant spécifiquement les prothèses de promontofixation, celles-ci sont essentiellement accessibles en échographie dans leurs portions basses au contact des parois vaginales. Pour l’exploration de leur portion haute, proche du promontoire, l’IRM pourra apporter une information complémentaire. L’IRM pelvienne ne permet pas de visualiser directement les prothèses dans les espaces vésico-vaginaux ou recto-vaginaux, elle permet en revanche de les explorer dans leur portion haute et de documenter les éventuelles complications liées à l’insertion sur le promontoire, notamment les spondylodiscites.
L’échographie est un examen accessible et bien accepté par les patientes permettant de documenter les situations complexes des patientes présentant des complications après la réalisation d’une chirurgie du prolapsus.
Figure 1. Prothèse sous-vésicale, aspect grillagé hyperéchogène étalé du fond vaginal jusqu’en regard de la jonction vésico-urétrale.
Figure 2. Reconstruction frontale 3D : prothèse sous-vésicale avec 2 bras latéraux orientés vers les trous obturateurs.
Figure 3. Prothèse sous-vésicale en regard de la jonction vésico-urétrale.
Figure 4. Repliement prothétique, la prothèse sous-vésicale n’est pas étalée et reste repliée lors du passage de la sonde.
Figure 5. Minime cystocèle basse survenant juste en-dessous de la prothèse sous-vésicale
Figure 6. Prothèse antérieure et postérieure de promontofixation en place, descendant à quelques centimètres du périnée.
Figure 7. Insertion sur le col utérin des prothèses antérieures et postérieures de promontofixation.
Rubrique coordonnée par J.-M. Levaillant, Créteil.