Imagerie obstétricale
Cas cliniques
Publié le 03 jan 2019Lecture 7 min
Surveillance échographique des grossesses gémellaires
Marie-Victoire SENAT1, Jean-Marc LEVAILLANT2, 1 Hôpital Bicêtre, Le Kremlin-Bicêtre 2 Créteil

Qu’est-ce qui justifie un suivi différent de celui d’un singleton ?
– Fréquence des complications obstétricales non spécifiques
– Difficultés de réalisation des échographies
– Particularité du dépistage de la trisomie 21
– Fréquence des malformations
– Existence de complications spécifiques
– Particularités des prises en charge du diagnostic prénatal avec la « gestion » du cojumeau
Différences de suivi échographique selon le type de grossesses gémellaires ?
En raison de la morbidité liée aux anastomoses placentaires présentes sur le placenta des grossesses monochoriales, il existe des complications spécifiques pour les grossesses monochoriales qui justifient une surveillance accrue tous les 15 jours à l’échographie.
Syndrome transfuseur-transfusé
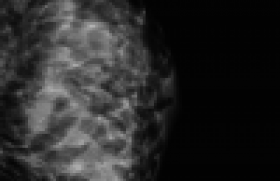
Cette pathologie est due à la présence d’anastomoses artério-veineuses sur le placenta et complique environ 20 % des grossesses monochoriales (figure 1).
Il existe des critères échographiques précis :
– grossesse monochoriale ;
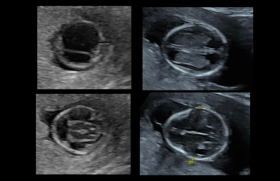
– discordance de taille de vessie entre les jumeaux avec une grosse vessie sur l’un et une petite vessie ou une absence de vessie sur l’autre (figure 2) ;
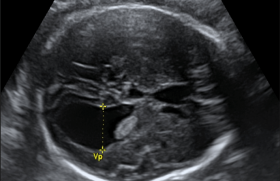
– discordance de liquide amniotique entre les deux poches des jumeaux : plus grande citerne > 10 cm après 20 SA ou > 8 cm avant 20 SA sur le receveur et une plus grande citerne < 2 cm quel que soit le terme (figure 3).
La prise en charge de cette pathologie est très codifiée (Recommandation pour la pratique clinique, CNGOF 2009) et, dès le diagnostic, la patiente doit être envoyée en urgence dans un centre de compétence des STT afin de pouvoir bénéficier du traitement de référence qui est la fœtoscopie laser.
Figure 1 : Anastomoses artério-artérielles. Les artères sont en rouge. Les veines sont en bleu.
Figure 2 : Discordance de taille de vessies.
Figure 3 : Discordance de liquide amniotique.
Mort fœtale in utero (MFIU) et pertes foetales
Une MFIU survient dans 5 % des grossesses gémellaires et le risque est présent tout le long de la grossesse.
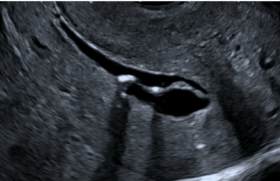
En cas de MFIU, il existe une augmentation de la morbi-mortalité du jumeau survivant en raison de la présence d’anastomoses vasculaires sur le placenta qui peuvent entrainer un exsanguino-transfusion du jumeau survivant et un risque d’anémie, donc d’ischémie tissulaire et notamment des lésions cérébrales (figure 4).
En cas de MFIU d’un jumeau, la mortalité de l’autre jumeau est d’environ 12 % (IC 95 % : 7 %-18 %) avec une morbidité neurologique de 18 % (IC 95% : 11 % -26 %).
Ces lésions surviennent dans le mois suivant la MFIU. Il faut donc effectuer une surveillance échographique minutieuse, notamment cérébrale, et prévoir une IRM un mois après la MFIU et idéalement à 32 SA.
Figure 4. Hémorragie intraventriculaire chez le jumeau survivant 3 semaines après une MFIU.
Les malformations fœtales
Elles sont augmentées en cas de grossesse monochoriale et leur incidence est de 5-10 % : 6,33 % (MC) / 3,43 % (BC) avec un RR de 1,8 [IC : 1,3-2,5] pour les grossesses monochoriales comparativement aux grossesses bichoriales.
Elles concernent essentiellement les anomalies de la ligne médiane et touchent, notamment, le cœur et le système nerveux central.
Ces malformations demandent une prise en charge spécifique, notamment en cas de fœticide, qui doit être réalisée par coagulation de cordon.
Discordance de poids et retard de croissance intra-utérin (RCIU)
Les nouveau-nés de poids de naissance < 10e percentile représentent 31,2 % des grossesses monochoriales et 15,4 % des grossesses bichoriales.
Les discordances de poids > 25 % représentent 20,8 % des grossesses monochoriales et 10,3 % des grossesses bichoriales. Les RCIU sélectifs seront présents dans environ 10 % des grossesses monochoriales. Il s’agit d’un jumeau avec une estimation de poids fœtal (EPF) < 10e percentile avec plus de 25 % de discordance de poids avec l’autre jumeau.
En général, le diagnostic se fait précocement vers 20 SA. Ces RCIU sont classés en type I, II ou III en fonction de la présence de la diastole, de l’absence de la diastole ou de la présence d’un reverse flow intermittent dans le Doppler ombilical (figure 5). Les RCIU de type III sont dus à la présence d’une large anastomose artério-artérielle avec une distance entre les deux cordons très courte. Le risque majeur de ces RCIU est la MFIU d’un jumeau avec les risques, notamment, de séquelles cérébrales chez le jumeau survivant.
Ces patientes doivent avoir une prise en charge spécifique et le traitement est fonction du terme de découverte et peut nécessiter, selon les cas, un laser avec coagulation de l’anastomose, l’expectative ou l’extraction.
Figure 5 : RCIU sélectif.
Syndrome d’anémie polycytémie sans STT (twin anemia polycytemia sequence ; TAPS)
C’est lorsque, dans une grossesse monochoriale, un jumeau présente une vitesse dans l’artère cérébrale < 0,8 MoM et l’autre jumeau une vitesse dans l’artère cérébrale > 1,5 MoM. Cela survient spontanément dans 1-5 % des cas et complique 10 % des procédures laser. Cette pathologie est due à la présence d’une anastomose artério-veineuse de petit calibre qui entraine, de manière chronique, une anémie et une polycythémie sans séquence d’oligoamnios et polyhydramnios. Depuis les recommandations du CNGOF 2009, il est recommandé de mesurer de manière systématique la vitesse dans l’artère cérébrale moyenne lors des échographies des grossesses monochoriales effectuées tous les 15 jours (figure 6). Le traitement est, à l’heure actuelle, discuté et peut être une transfusion, un laser ou une extraction.
Figure 6 : Doppler artère cérébrale moyenne : vitesse maximale.
Quand débuter la surveillance échographique ?
Dans les deux cas, dès 12 SA
– Détermination de la chorionicité (figures 7 et 8).
– Datation et établissement du début de grossesse : Entre 11 et 14 SA, en cas de discordance > 10 mm, un avis spécialisé d’un centre de diagnostic prénatal est recommandé en raison du risque d’aneuploïdie ou de retard de croissance sévère.
En deçà de 10 mm, la datation du début de grossesse doit être effectuée sur la mesure du plus petit des deux embryons.
– Mesure de la clarté nucale : Une discordance d’au moins 20 % des épaisseurs de clarté nucale existe dans 25 % des cas des grossesses monochoriales avec un risque > 30 % des cas de MFIU précoce (entre 13 et 18 SA) ou d’un STT sévère. Cela est d’autant plus vrai qu’au moins une des deux CN est ≥ 95e percentile.
– « Mapping » des jumeaux : dès le début de la grossesse, il faut s’efforcer d’identifier clairement les jumeaux par leur position et surtout par la localisation de l’insertion des cordons. Par convention, le jumeau dont l’insertion est à droite est le jumeau A et celui dont l’insertion est à gauche est le jumeau B.
Les fœtus doivent être dénommés ainsi sur le compte-rendu échographique. J1 et J2 sont réservés à l’appellation du jumeau obstétrical qui se présente en premier ou en second (figure 9).
– Morphologie des jumeaux.
Figure 7.
Figure 8 : Aspect en T du raccordement à la membrane. Grossesse monochoriale.
Figure 9 : Mapping des jumeaux à l’échographie. Jumeau A : insertion droite. Jumeau B : insertion gauche.
Rythme des échographies
Grossesses monochoriales
L’échographie doit être répétée tous les 15 jours dès le diagnostic posé (12 SA) jusqu'à l’accouchement, en l’absence d’autres signes justifiant un renforcement de la surveillance. Soit 13 échographies pendant la grossesse.
Grossesses bichoriales
L’échographie doit être répétée tous les mois dès le diagnostic posé (12 SA) jusqu'à l’accouchement, en l’absence d’autres signes justifiant un renforcement de la surveillance. Soit 8 échographies pendant la grossesse.
Accouchement
Grossesses monochoriales
Il est raisonnable d’envisager l’accouchement des grossesses gémellaires MCBA non compliquées à partir de 36 SA sans dépasser 38 SA + 6 j avec une surveillance rapprochée.
Grossesses bichoriales
Il est recommandé de programmer l’accouchement des grossesses gémellaires BCBA non compliquées à partir de 38 SA et avant 40 SA.
Compte rendu d’une échographie de grossesse gémellaire
Compte rendu minimal des échographies de 12, 22 et 32 SA :
– Lors de chaque échographie les foetus doivent être clairement individualisés.
– La position de chaque fœtus et de chaque placenta doit être précisée.
– Les biométries avec estimation du poids fœtal doivent être systématiquement réalisées.
L’estimation de poids fœtal permet, de manière synthétique et rapide, d’évaluer la croissance fœtale dans cette population à haut risque de RCIU. Le rapport de 2005 du Comité national technique de l'échographie de dépistage prénatal (CET) recommande que, pour chaque fœtus, soit réalisé un jeu de clichés tels qu’habituellement réalisés pour les singletons, plus le cliché permettant de déterminer la chorionicité (membranes), en particulier au 1er trimestre.
En dehors des échographies de 12, 22 et 32 SA, le compte-rendu est celui d’une échographie de croissance avec analyse du Doppler ombilical de chaque jumeau.
Il est recommandé de réaliser une étude du Doppler ombilical des deux fœtus lors de chaque échographie à partir de celle des 22 SA (avis d’expert).
Particularité de l’examen échographique des grossesses monochoriales
– La vitalité fœtale.
– La quantité de liquide amniotique dans chaque poche (PGC).
– La présence d’une vessie de taille normale sur chaque fœtus.
– La biométrie fœtale ainsi qu’une estimation de poids fœtal.
– Les Dopplers fœtaux, ombilicaux et de l’artère cérébrale moyenne (pic systolique de vélocité et sa conversion en MoM).
– La morphologie fœtale, et plus particulièrement l’anatomie cardiaque et l’anatomie cérébrale. Une menace d’accouchement prématuré doit faire envisager une complication spécifique sous-jacente.
Qui effectue la surveillance des grossesses monochoriales ?
Le suivi doit être assuré par :
– un praticien travaillant en étroite collaboration avec une structure de soins expérimentée dans la prise en charge des grossesses monochoriales et de leurs principales complications ;
– un échographiste ayant l’expérience du suivi des grossesses gémellaires monochoriales biamniotiques. Toute anomalie doit motiver un avis en urgence auprès du centre pluridiciplinaire de diagnostic prénatal (CPDPN) qui sera en relation avec un centre de compétence ou de référence dans la prise en charge de ces complications.
Quand « passer la main » dans les grossesses monochoriales ?
– Discordance de 10 mm de LCC.
– Une ou deux CN > 95e percentile ou différence de > 20 % entre les deux CN.
– Quantité de LA anormale (PGC).
– Anomalie morphologique.
– Discordance de l’estimation de poids de > 20 %.
– MCA PCV < 0,8 et > 1,5 MOM.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :